膵臓領域
膵がん
日本のがん統計では膵がんの死亡数は36,356人で、年々増加しており、部位別死亡数では第4位となっています(男性4位、女性3位)1)。また、膵がんの5年生存率は8.5%と、他のがんと比べてもっとも成績が悪く、難治性のがんと言えます。
膵がんの危険因子には、膵がん家族歴や糖尿病、肥満、慢性膵炎などが挙げられ、喫煙や大量飲酒なども膵がんの発生に関連する因子として報告されています2)。膵がんの根治治療法は外科的切除ですが、発見時に周囲血管への浸潤や遠隔転移のため外科切除だけで治癒することが難しい腫瘍です。そこで、外科切除と化学療法や放射線治療を組み合わせた治療法である「集学的治療」がとても重要で、現在の膵がん治療はこの集学的治療が中心となっています。また、術後に一定期間の化学療法を行う術後補助療法が推奨されています。さらに最近では、術前に化学(放射線)治療を行う術前治療の有効性が報告されています。私たちの施設でも積極的に術前治療と外科的切除、術後補助療法を組み合わせて膵がんの予後改善に努めています。
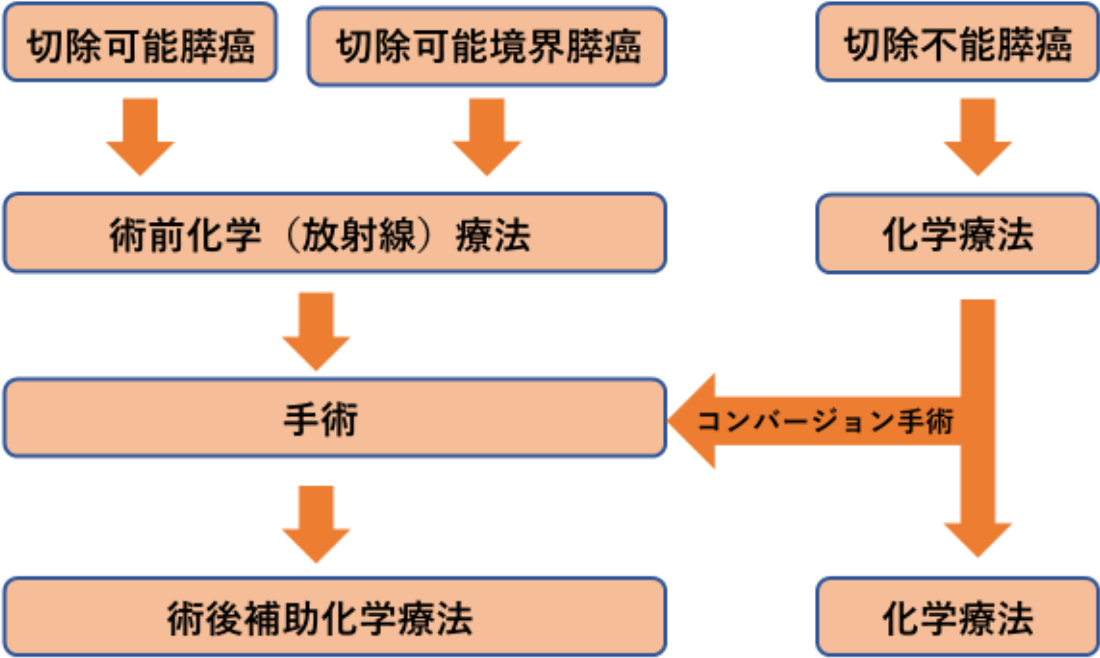
現在の膵癌取扱規約や膵癌診療ガイドラインでは膵がんの広がりと周囲血管との関係、遠隔転移の有無から、切除可能膵がん(resectable)、切除可能境界膵がん(borderline resectable)、切除不能膵がん(unresectable)が定義され、それぞれに応じた治療法が推奨されています。福島県立医科大学では超音波検査や造影CT検査に加え、造影MRI検査、PET、超音波内視鏡(EUS)検査を行って術前検査をより正確に行うことで適切な治療を提供しています。
近年では膵がんの化学療法が進歩してきており、当初は切除不能膵がんであったが化学療法によって切除可能になる症例も散見されます。このような症例に対して行う外科切除をコンバージョン手術と言い、福島県立医科大学でも行っています。
膵管内乳頭粘液性腫瘍(Intraductal Papillary Mucinous Neoplasm: IPMN)
膵臓に液体が貯留する嚢胞性疾患の一つに膵管内乳頭粘液性腫瘍(IPMN)があります。この疾患は放っておくとがん化することがあるので注意が必要です。IPMNは粘液を産生して、膵管内に分泌、貯留することで膵炎を併発して腹痛や背部痛を契機に発見されることもありますが、無症状で検診等により偶然発見される症例も多く存在します。
IPMNは形態的に主膵管が拡張する主膵管型IPMNと分枝膵管が拡張する分枝型IPMN、両方の特徴を持つ混合型IPMNに分類されます。各タイプによって治療方針が異なるので術前検査を十分に行ってから治療方針を決定しています。主膵管型IPMNは高率にがん化するため切除を推奨します。一方で分枝型IPMNはがん化率が低いのですべての症例に手術を勧めるのではなく、がん化を疑う特徴(壁在結節や嚢胞径など)を持つ症例に手術を勧め、それ以外の症例には経過観察を行います。経過中にがん化を疑う所見があれば手術を勧めていきます。混合型IPMNは両者の治療法に準じた対応を行います。
IPMNの手術方法には開腹手術、腹腔鏡下手術、ロボット支援手術があります。福島県立医科大学ではIPMNに対しては創部が小さく術後の回復が早い腹腔鏡下手術やロボット支援手術を勧めています。
神経内分泌性腫瘍(Neuroendocrine tumor: NET)
神経内分泌性腫瘍(NET)は比較的稀な腫瘍で、消化管などにもできることがありますが、好発部位の一つに膵臓があります。人口10万人あたりの発生率は年間3~5人と言われています3)。膵がんに比べ進行が緩徐であるため以前は良性腫瘍として扱われていたこともありましたが、経時的な増大や転移、切除後の再発を来すので近年では低悪性度腫瘍として扱うのが一般的となりました。最近の研究でその特徴が明らかとなり分類や治療法が確立しつつあります。
膵NETは、ホルモンを産生する機能性NETと産生しない非機能性NETに分類されます。機能性NETは産生するホルモンにより様々な症状を呈しますが、非機能性NETは特徴的な症状は無く偶発的に発見されることが多いです。膵NETにおいては、分化度とKi67指数または核分裂像によるGrade分類が臨床的特徴と相関するので悪性度分類として広く用いられており、これに準じて治療方針も決定されます。
遠隔転移のない膵NETの治療には手術を勧めます。術式には開腹手術、腹腔鏡下手術、ロボット支援手術がありますが、福島県立医科大学では膵NETに対しては創部が小さく術後の回復が早い腹腔鏡下手術やロボット支援手術を勧めています。
遠隔転移を有する膵NETの症例には分子標的治療薬や化学療法を中心に行いますが、悪性度の低いタイプでは遠隔転移巣に対する切除や局所療法も選択肢の一つにしています。
膵切除術について
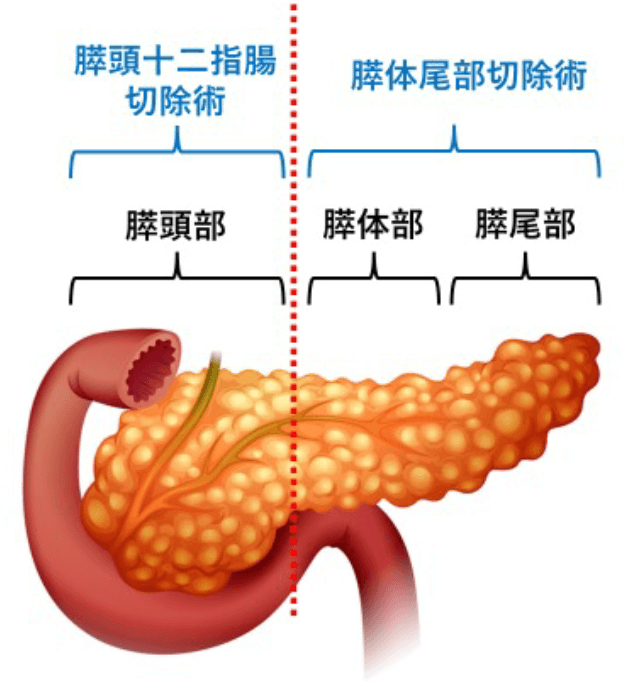
膵臓は胃の背側に位置し、膵頭部では十二指腸、胆管と接しており、膵尾部では脾臓と近接しています。また、腹腔動脈、肝動脈、脾動脈、上腸間膜動脈、門脈、上腸間膜静脈、脾静脈など主要な血管も近くを走行しています。膵切除を行う場合は、術前に膵病変とこれらの周辺臓器や血管との関係を十分に評価して行う必要があります。病変の状況によっては合併切除が必要となることもあります。膵臓は十二指腸側より膵頭部、膵体部、膵尾部に分かれ、膵頭部病変に対しては膵頭十二指腸切除術、膵体尾部病変には膵体尾部切除術が主に行われます。良性疾患や低悪性度腫瘍に対しては核出術や膵中央切除術も行っています。
切除する方法には、開腹術、腹腔鏡下手術、ロボット支援下手術があります。開腹術は従来から行われている方法で、創を大きく切開して行います。術者の手を使った操作ができ、血管吻合など複雑な手技も可能です。腹腔鏡下手術は小さな創から腹腔鏡と鉗子を入れて手術する方法です。創が小さいので開腹手術に比べ創部痛が軽減され、入院期間を短縮することが出来ます。一方で鉗子での操作には高い技術が要求され、病気の進行度によっては腹腔鏡手術が困難な場合もあります。ロボット支援下手術は、腹腔鏡下手術をさらに発展させた術式です。関節のある鉗子を使用することが出来るので、体腔内縫合などは腹腔鏡下手術よりもやりやすくなっています。触覚が無いという欠点がありますが、視覚からの情報などでこれを補完し安全に手術を行います。
腹腔鏡下手術
ダヴィンチ(ロボット)
ロボット支援下手術
膵臓の手術では、膵の切離面から膵液が体腔内へ漏れる「膵瘻」が特徴的でかつ重要な合併症です。これにより周辺臓器の障害や出血、腹腔内膿瘍などが発生し、重症化すると命にかかわります。そのため膵瘻を予防する工夫を取り入れ、また発生時には早目に対処することで重症化を防いでいます。また、膵臓はインスリンという血糖値を下げるホルモンを分泌しています。膵切除後にはこのインスリンの分泌が低下することがあるので、手術後に糖尿病を発症したりすることもあります。その場合は術後に糖尿病の治療が必要になります。
何がすごい?福島県立医科大学 肝胆膵・移植外科
- 肝胆膵疾患に対する手術は腹部手術の中でも高難易度の手術です。福島県立医科大学 肝胆膵・移植外科では肝胆膵高度技能専門医/指導医が複数在籍しており、これらの高難易度手術の執刀や指導を行っています。
- 当科では年間50例以上の肝胆膵高難度手術を扱う日本肝胆膵外科学会高度技能専門医制度 修練施設Aと認定された県内最大の『ハイボリュームセンター』です。
- 当施設では肝胆膵疾患に関して肝胆膵・移植外科、消化器内科、放射線科、腫瘍内科が連携してキャンサーボードを定期的に開催し、患者さんにとって最善の治療法を検討し提供することで患者さん中心の診療を可能としています。
- 膵癌に対しての治療は、切除可能であっても術前(放射線)化学療法によって成績が改善することが分かっています。当科では、一般病院では難しい術前化学療法と放射線療法を組み合わせた術前化学放射線療法を行い治療成績の改善に努めています。
- 国内の手術症例データベースであるNCD(National Cancer Database)4)を用いた分析でも、当科の膵頭十二指腸切除術および肝切除の手術関連死亡の発生率は、全国平均やリスクモデルより算出される予測値よりも低い水準に抑えられております。
- 腹腔鏡下膵頭十二指腸切除術やロボット支援下膵切除術など最先端技術を積極的に取り入れ、低侵襲な手術を提供することで患者さんの負担を軽減する様にしています。
出典
- 1)がん情報サービス
- 2)Matubayashi H, et al. Risk factors of familial pancreatic cancer in Japan: current smoking and recent onset of diabetes. Pancreas 2011; 40: 974-8
- 3)Modlin IM, et al. A 5-decade analysis of 13715 carcinoid tumors. Cancer 2003; 97: 934-59

